1. PHẢN ỨNG CÓ HẠI CỦA THUỐC (ADR):
A. Tổng kết công tác báo cáo ADR:
Có 55 báo cáo ADR từ 15 khoa, tăng so với quý trước (30 ca) và cùng kỳ năm ngoái (43 ca). Số lượng tăng do bệnh viện áp dụng quy trình giám sát ADR chủ động với công cụ rà soát tự động. Huyết thanh kháng dại là thuốc có số lượng báo cáo nhiều nhất (ghi nhận 5 ca đe dọa tính mạng trong tổng số 12 ca nhập viện do ADR).
B. Phản hồi các khoa lâm sàng về chất lượng thuốc: không
2. THÔNG TIN THUỐC, CẢNH GIÁC DƯỢC:
Xin xem phần Thông tin thuốc
3. KHUYẾN CÁO DƯỢC LÂM SÀNG QUÝ 4-2025
3.1. Tổng kết công tác giám sát và can thiệp dược lâm sàng:
Công tác giám sát được thực hiện trên 602 TH nội trú (tăng với quý 4/2025 là 576) và 1717 đơn thuốc ngoại trú (giảm so với quý 4/2025 là 1856). Số lượng giám sát đơn thuốc ngoại trú giảm từ quí 3- 4/2025 đề nghị tăng cường hoạt động giám sát đơn thuốc. Đơn vị dược lâm sàng thực hiện 340 can thiệp dược lâm sàng chiếm 14.7% trong các hoạt động thường quy (tăng nhẹ về số lượng nhưng giảm về tỷ lệ so với Quý 4/2025 là 18%). Chủ yếu là các can thiệp hội ý/hội chẩn về thuốc: liều kháng sinh (TDM 01 ca voriconazol, 45 ca linezolid, 315 ca vancomycin, 17 ca Amikacin …), phối hợp/lựa chọn kháng sinh, sử dụng thuốc trên PNCT và tư vấn về nguy cơ tác dụng bất lợi của thuốc,…và can thiệp trực tiếp khi duyệt nội trú hàng ngày. Trong 340 can thiệp có 93.2% là can thiệp trong việc sử dụng thuốc và tăng so với Quý 4/2025 (91.6%). Quý 1/2026, sự thống nhất ý kiến giữa dược lâm sàng và bác sĩ điều trị là 99.7% (tương tự so với quý 4/2025, 99.4%), trong đó có 01 trường hợp đồng ý một phần về vấn đề giảm tiểu cầu nghi do linezolid, chưa chỉnh liều dù đo nồng độ và đổi vancomycin. Tỷ lệ can thiệp kịp thời khoảng 97.9%, tương tự so với quý 4/2025 (97%). Dược sĩ lâm sàng cần tăng cường can thiệp, sâu sát hơn khi duyệt nội trú và đi khoa.
Bảng 3.1. Giám sát HSBA và toa theo khoa
3.2. Kết quả tiêu chí giám sát hồ sơ bệnh án, đơn thuốc và can thiệp DLS:
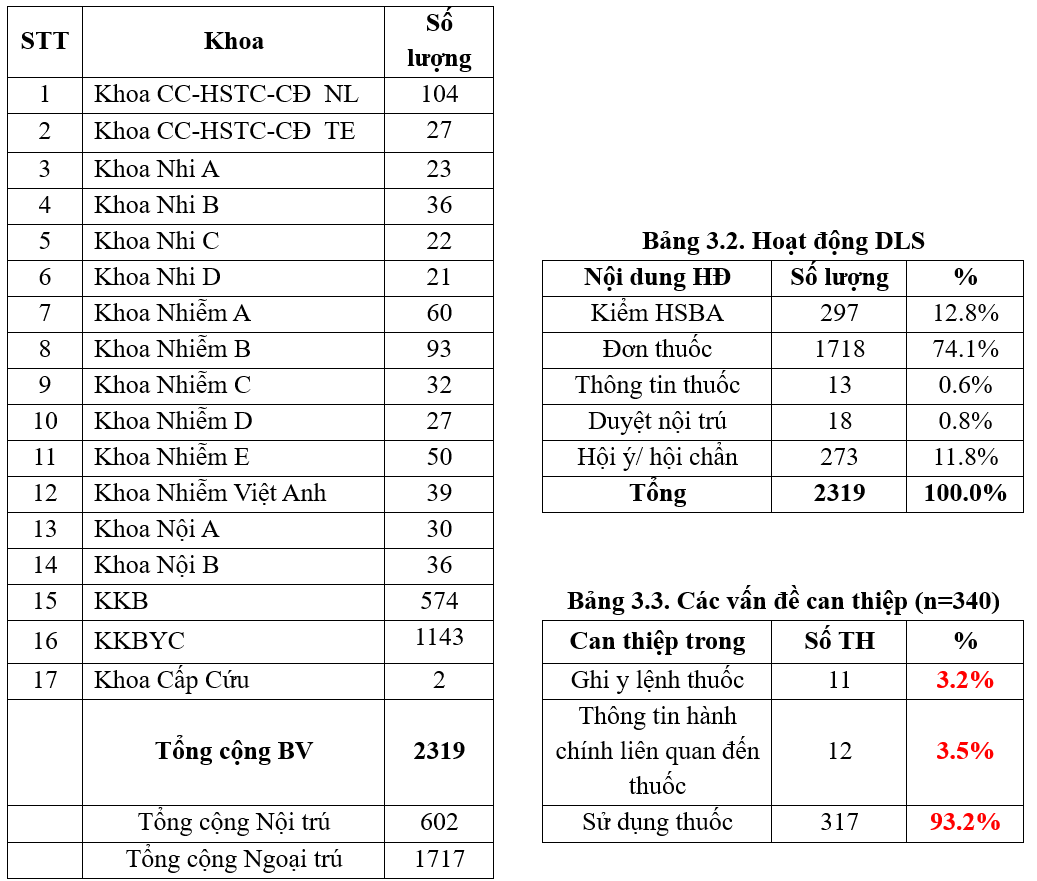
Tiêu chí liều thuốc và y lệnh đầy đủ tương tự so với Quý 4/2025 với tỷ lệ trung bình các tiêu chí là 99.8%. Các khoa khối hồi sức – bệnh nặng và các khoa lâm sàng có lượt bệnh đông việc điều chỉnh liều thích hợp và thực hiện các khuyến cáo về liều thuốc có cải thiện tỷ lệ rõ rệt so với quý trước, đặc biệt khoa nhiễm E. Tuy nhiên, khoa nhiễm Việt Anh có tỷ lệ chỉ định KS phù hợp với quy định là 94.9%, giảm so với quí 4/2025; khoa nhiễm B có tỷ lệ báo cáo ADR là 88.2% giảm so với quí 4/2025; khoa nội B có tỷ lệ y lệnh thuốc đầy đủ theo quy định là 94.4% cũng giảm so với quí 4/2025. Đồng thời, các bác sĩ/điều dưỡng khi nạp y lệnh trên HIS cần chú ý để tránh trùng hoặc sai y lệnh, sai ngày giờ dùng thuốc, ở KKB và KKBYC trong Quý 1-2026 có tăng nhẹ so với Quý 4/2025. Toàn bệnh viện đạt 13 tiêu chí về sử dụng thuốc từ 99.05% (tương tự so với quý 4/2025 là 99.1%)
3.3. Khuyến cáo dược lâm sàng:
Quy chế kê đơn:
Khi nạp y lệnh trên hệ thống HIS lưu ý kiểm tra y lệnh so với y lệnh trên HSBA vì vẫn còn một số trường hợp lỗi: lỗi thông tin hành chính, sai tên thuốc, sai liều, sai số lượng, sai hàm lượng. Trong nội trú, cần lưu ý thêm:
Duyệt KSHC: Sai phân tầng nguy cơ (THA, bệnh tim mạch không là yếu tố nguy cơ)
Ghi thuốc trong y lệnh không theo thứ tự ưu tiên: Tĩnh mạch > P.O > PKD > Dùng ngoài
Ngoại trú lưu ý các trường hợp sau:
• CCĐ: BN 64 tháng, chuẩn đoán: Viêm phế quản, BS kê đơn Zyx (Levocetirizin 5mg). Theo NSX: Zyx không sử dụng BN < 6 tuổi
• Sai hàm lượng/liều dùng: 05 TH với các thuốc Ivermectin, Bilastin, Metformin; Sai số lượng: 03 TH; Sai tên thuốc: 06 TH;
• Trùng hoạt chất: 02 TH:
Kê đơn Colicare Drops 15ml (Simethicon 40mg/ml) và BaniTASE (Bromelain Crystal Trypsin+dehydracholic acid + Pancreatin + Simethicon + Trimebutin maleat) trùng hoạt Simethicon.
Kê đơn đồng thời Livosil (Silymarin 140mg) và Liverplant (silymarin100mg).
Liều:
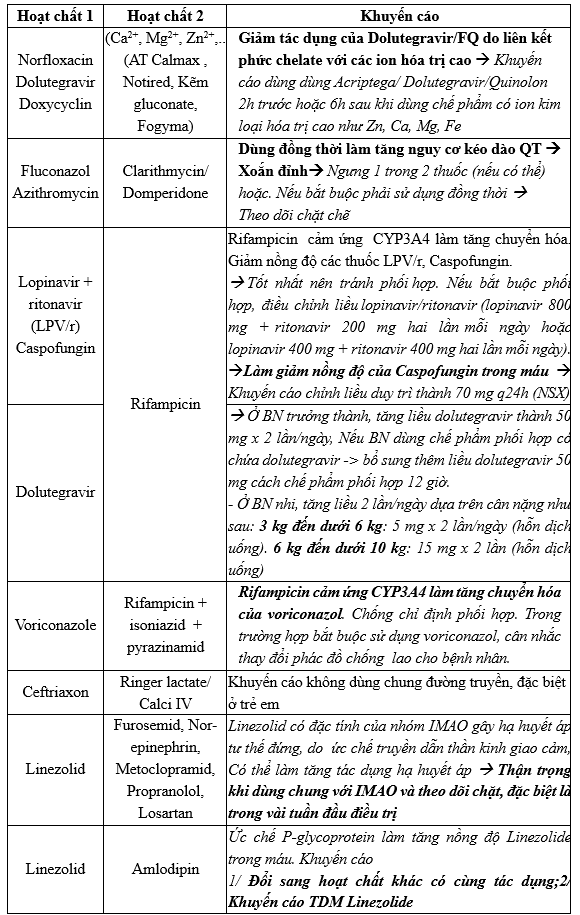
Bệnh nhân có các cử dinh dưỡng bằng sữa (chứa calcium), nghiên cứu chỉ ra nguy cơ tương tác thuốc làm giảm ~ 1/3 nồng độ thuốc Levothyroxin
-> Khuyến cáo dùng levothyroxine cách xa các cử bổ sung chế phẩm calci, sữa hoặc ion đa hóa trị (Mg2+, Fe2+,…) ít nhất 4h (Interaction between levothyroxine and calcium carbonate – PMC).
Giới hạn mục tiêu Cmin với voriconazol: Cmin = 1 – 5,5 (1-4 ở bệnh nhân châu Á) nhằm đảm bảo hiệu quả và giảm thiểu nguy cơ ADR (ảo thanh, ảo thị, tăng men gan,…)
Sử dụng thuốc chống đông enoxaparin: Thống nhất khuyến cáo liều 60 mg q12h cho dự phòng khuyết khối ở bệnh nhân 150kg, theo dõi xuất huyết trong quá trình điều trị (Theo UpToDate/ACCP/ISTH)
Liều linezolid cho bệnh nhân béo phì, là nhóm có nguy cơ nồng độ linezolid dưới ngưỡng điều trị (Cmin = 2 -7), khuyến cáo TDM để hiệu chỉnh liều theo mục tiêu Cmin.
Sử dụng thuốc:
Phản ứng phản vệ với Voriconazole (IV): Theo DTQG 2022, chế phẩm đường tĩnh mạch có chứa sulfobutyl ether beta-cyclodextrin natri (SBECD) là chất có nguy cơ gây phản ứng quá mẫn khi tiêm truyền nhưng không loại trừ nguyên nhân do hoạt chất voriconazol; đặc biệt trên bệnh nhân CrCl < 50 mL/phút.
Nghi ngờ tụt huyết áp khi dùng Itraconazole với trà thảo mộc (Trà Giảo cổ lam), chưa có tài liệu chứng cứ mạnh.
Giảm tiểu cầu có thể do sử dụng Imipenem/cilastatin và Levofloxacin.
Bằng chứng về độ an toàn của metronidazol trên phụ nữ mang thai còn nhiều mâu thuẫn. Phần lớn nghiên cứu không cho thấy metronidazol làm tăng nguy cơ dị tật thai nhi khi dùng trong thời kỳ mang thai. Tuy nhiên chỉ nên sử dụng metronidazol ở phụ nữ mang thai khi thực sự cần thiết và tránh dùng thuốc trong 3 tháng đầu thai kỳ trừ khi lợi ích thực sự vượt trội nguy cơ. Các thông số dược động học của metronidazol không thay đổi ở phụ nữ mang thai. BN nữ thai 30 tuần, có thể cân nhắc sử dụng metronidazol. (DTQG 2022, Uptodate)
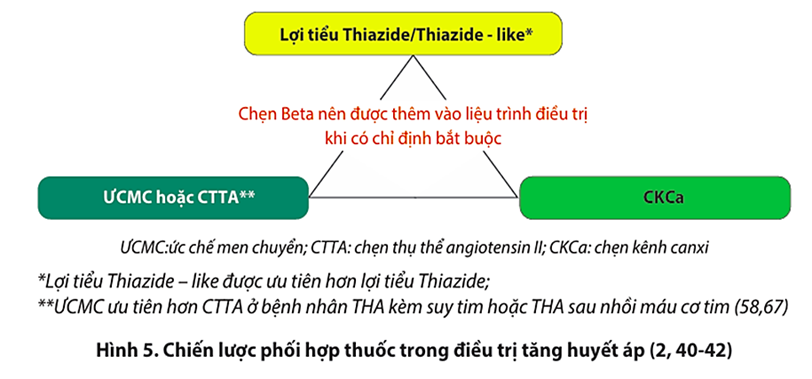
KHÔNG phối hợp 2 thuốc thuộc nhóm ACEI + ARB với nhau do làm tăng nguy cơ tăng kali máu. Sơ đồ phối hợp thuốc THA theo hình bên dưới.
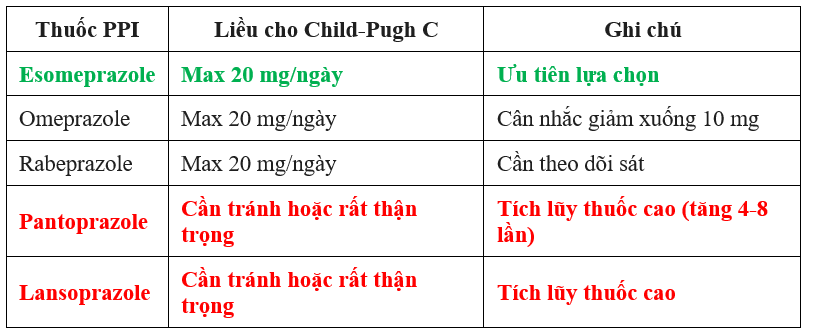
Khuyến cáo liều PPIs trên bệnh nhân xơ gan – suy gan nặng (Tham khảo: EASL Clinical Practice Guidelines, Bajaj JS, et al.; Johnson DA, et al.; Tornatore KM, et al.)
-> Lưu ý: Sử dụng dài ngày (> 4-8 tuần), tăng nguy cơ nhiễm trùng (viêm phúc mạc tự phát do vi khuẩn - SBP, viêm phổi), bệnh não gan và rối loạn chuyển hóa (hạ Ca2+, Mg2+)
Tương tác thuốc:
Số cảnh báo tương tác thuốc trung bình 1128 pDDIs trong quí 1/2026 và tăng so với quí 4/2025 (1024). Tỷ lệ cảnh báo pDDIs mức độ 4 khoảng 26.67%, tăng mạnh so với quí 4/2025 (15%). Riêng cảnh báo tương tác thuốc mức 5 có tỷ lệ 0.28% và số lượng tăng so với Quý 4/2025 (0.18 %). Đối với ngoại trú, từ tháng 1 đến nay ghi nhận 01 ca tương tác mức độ 5 ở ngoại trú là nhờ vào việc cập nhật công cụ cảnh báo tương tác thuốc mức 5 trên Ehospital. Tình hình bệnh quí 1/2026 tăng so với cùng kỳ năm, cần tăng cường hoạt động can thiệp DLS trên các cặp tương tác thuốc mức 4, 5 có nguy cơ ảnh hưởng đến điều trị.
Bảng 3.4. Bảng các tương tác thuốc có khả năng xảy ra có mức độ tương tác là 5 – Severe
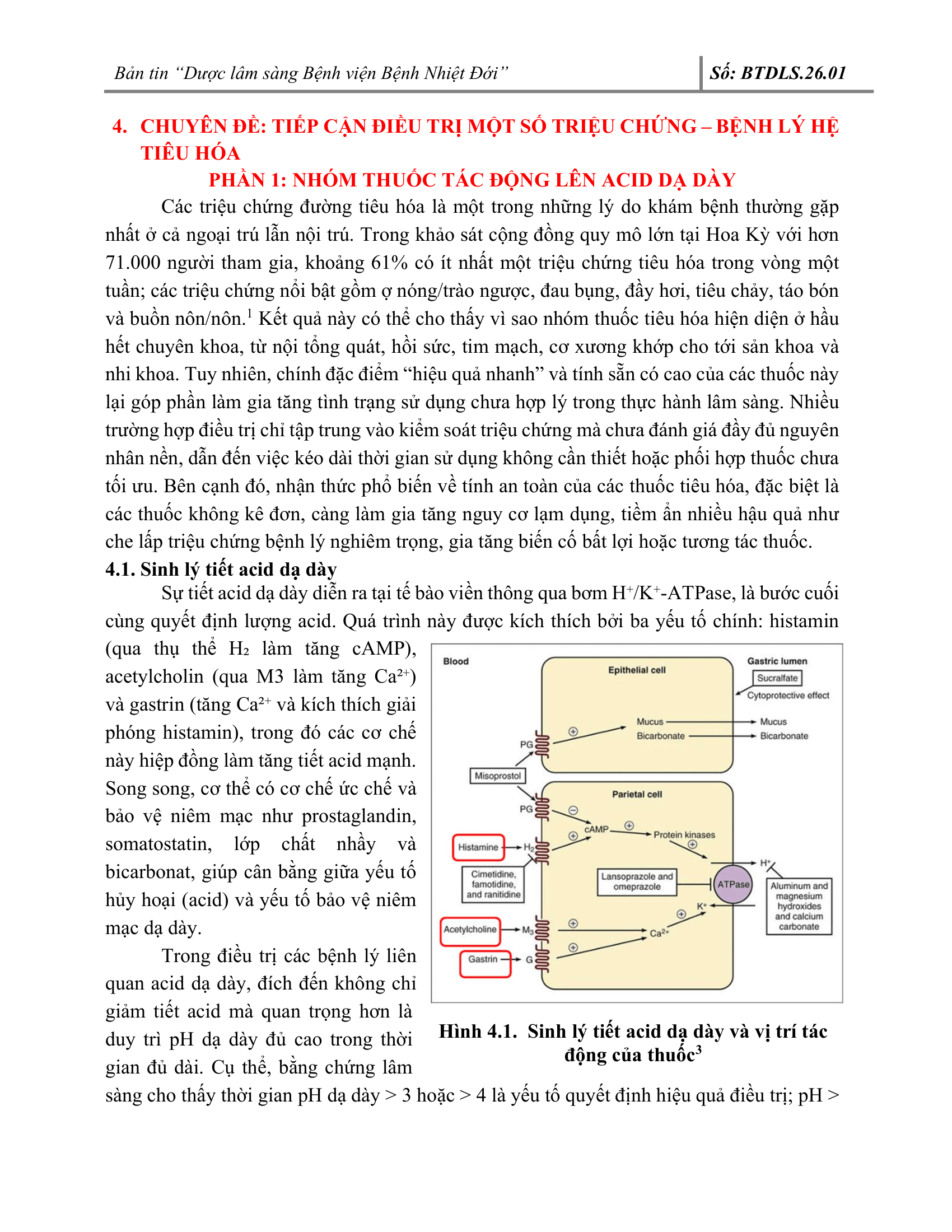
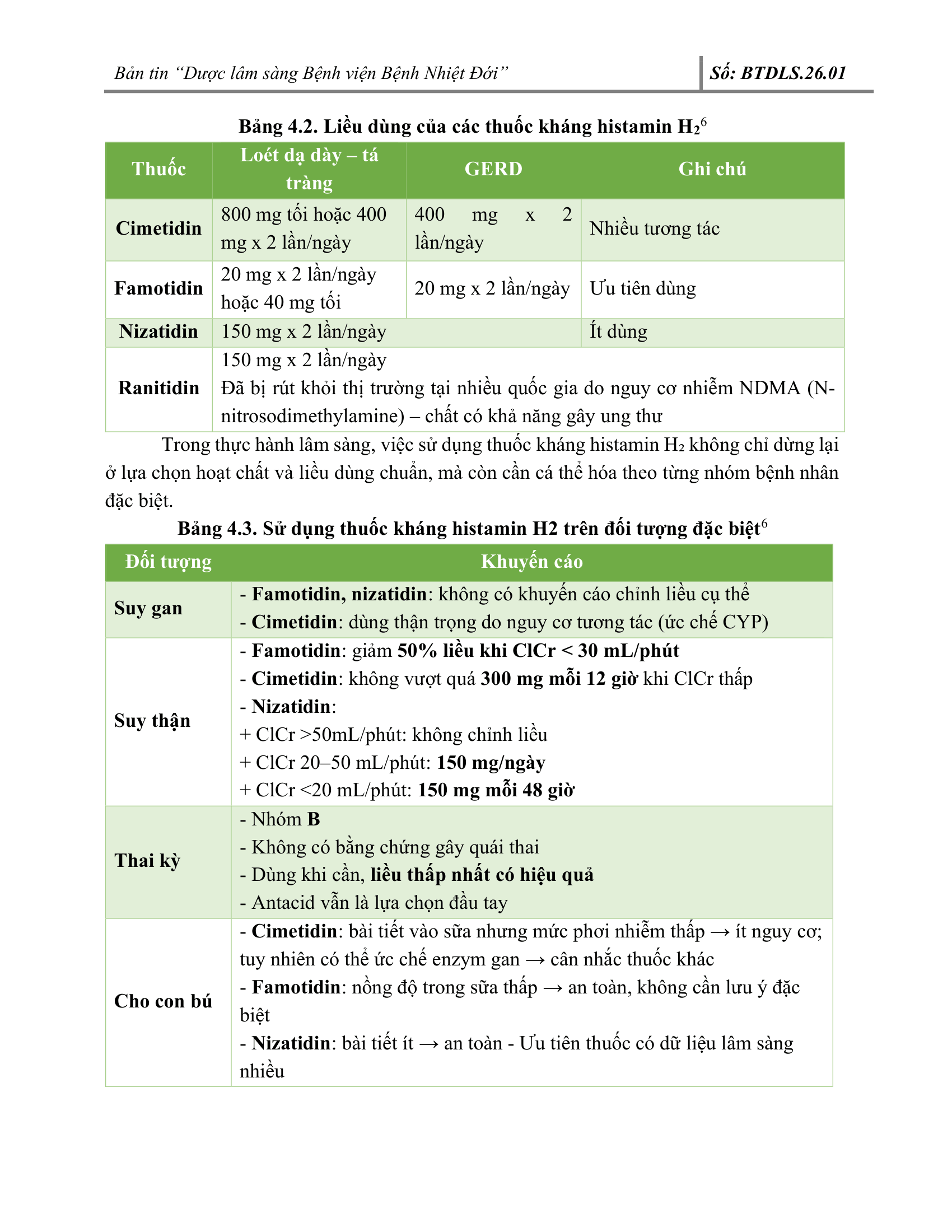
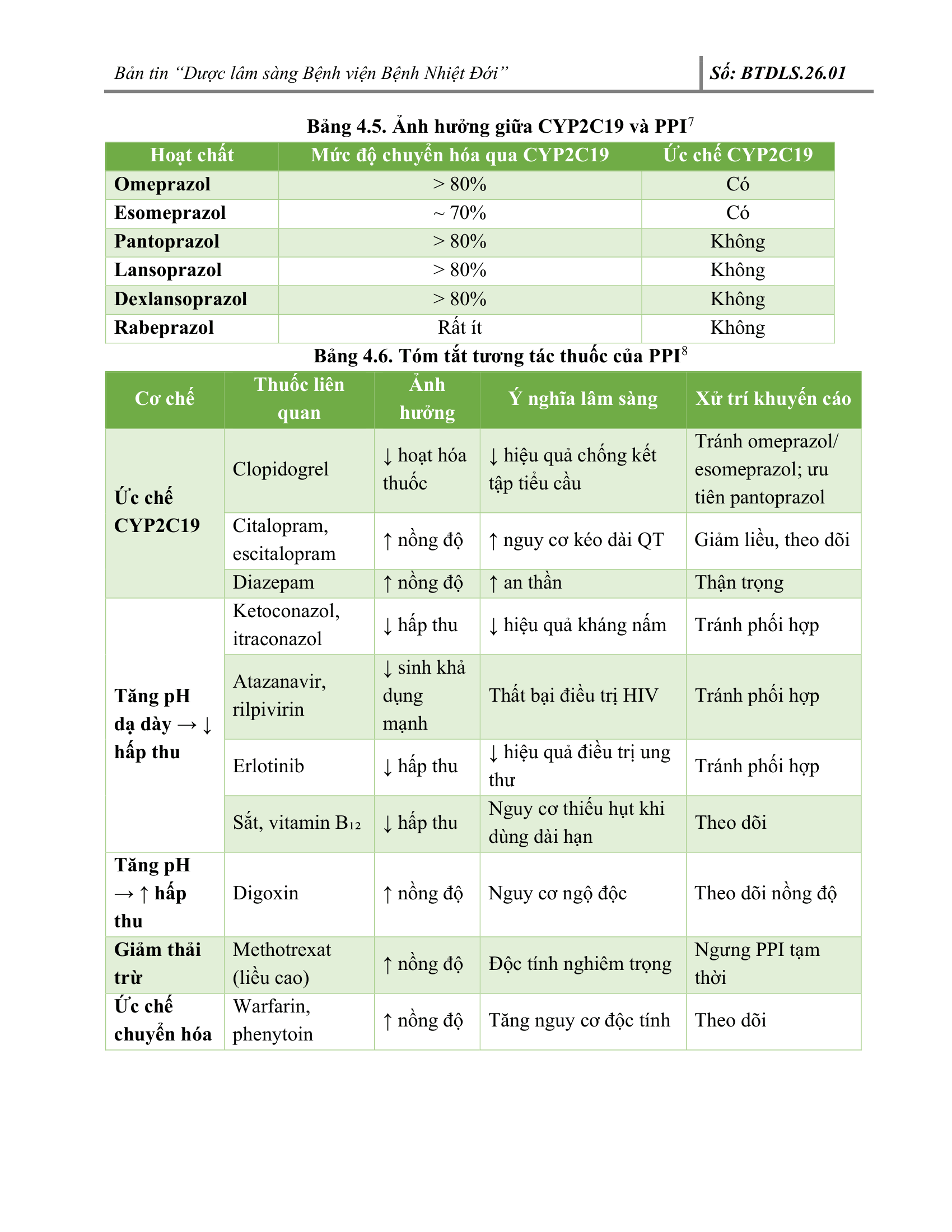
4. CHUYÊN ĐỀ: TIẾP CẬN ĐIỀU TRỊ MỘT SỐ TRIỆU CHỨNG – BỆNH LÝ HỆ TIÊU HÓA







TÀI LIỆU THAM KHẢO
-
Almario CV, Ballal ML, Chey WD, Nordstrom C, Khanna D, Spiegel BMR. Burden of Gastrointestinal Symptoms in the United States: Resultsofa Nationally Representative Survey of Over 71,000 Americans.Am J Gastroenterol. 2018;113(11):1701-1710. doi:10.1038/s41395-018-0256-8
-
AGA Clinical Practice Guidelines on the Role of Probiotics in the Management of Gastrointestinal Disorders. Gastroenterology, 2020; 159, 697-705.
-
https://basicmedicalkey.com/drugs-for-gastrointestinal-tract-disorders/
-
Shin JM, Kim N. Pharmacokinetics and pharmacodynamics of the proton pump inhibitors. J Neurogastroenterol Motil. 2013;19(1):25-35. doi:10.5056/jnm.2013.19.1.25
-
LiverTox: Clinical and Research Information on Drug-Induced Liver Injury [Internet]. Bethesda (MD): National Institute of Diabetes and Digestive and Kidney Diseases; 2012-. Histamine Type-2 Receptor Antagonists (H2 Blockers) [Updated 2018 Jan 25].
-
Nugent CC, Falkson SR, Terrell JM. H2 Blockers. [Updated 2024 Aug 11]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2026 Jan-.
-
Nguyễn Ngọc Khôi, Đặng Nguyễn Đoan Trang. Dược lâm sàng và điều trị. TP. Hồ Chí Minh: Nhà xuất bản Y học; 2021.
-
Uptodate
-
Raja Ali RA, Hassan J, Egan LJ. Review of recent evidence on the management of heartburn in pregnant and breastfeeding women. BMC Gastroenterology. 2022;22:219.
-
Peron A, et al. Use of proton pump inhibitors during pregnancy: a meta-analysis. PubMed. 2023.
-
ACG Clinical Guideline for Prevention of NSAID-Related Ulcer Complications, Am J Gastroenterol 2009;104:728–738
-
NICE guideline (NG185): Gastro-oesophageal reflux disease and dyspepsia in adults: investigation and management(2021)
-
Narum S, Westergren T, Klemp M. Corticosteroids and risk of gastrointestinal bleeding: a systematic review and meta-analysis. BMJ Open. 2014;4(5):e004587.
-
ACG Clinical Guideline: Prevention, Diagnosis, and Treatment of NSAID-and Aspirin-Associated Ulcers (2009).
-
MacLaren R, Dionne J, Granholm, A, et al. Society of Critical Care Medicine and American Society of Health-System Pharmacists guideline for the prevention of stress-related gastrointestinal bleeding in critically ill adults. Crit Care Med. 2024 Aug;52(8):e421-e430.
-
MacLaren R, et al. SCCM/ASHP guideline for prevention of stress-related upper gastrointestinal bleeding in critically ill adults. Crit Care Med. 2024.
-
EAST Practice Management Guideline – Stress Ulcer Prophylaxis.
-
Krag M, Perner A, Møller MH. Stress ulcer prophylaxis in the ICU. Curr Opin Crit Care.
-
Björnsson E, Abrahamsson H, Simrén M, et al. Discontinuation of proton pump inhibitors in patients on long-term therapy: a double-blind, placebo-controlled trial. Aliment Pharmacol Ther 2006; 24:945.
-
Inadomi JM, Jamal R, Murata GH, et al. Step-down management of gastroesophageal reflux disease. Gastroenterology 2001; 121:1095.
-
Agago DE, Hanif N, Ajay Kumar AS, Arsalan M, Kaur Dhanjal M, Hanif L, Wei CR. Comparison of Potassium-Competitive Acid Blockers and Proton Pump Inhibitors in Patients With Gastroesophageal Reflux Disease: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Cureus. 2024 Jul 22;16(7):e65141. doi: 10.7759/cureus.65141. PMID: 39176368; PMCID: PMC11338695.
-
AGA Clinical Practice Update on Integrating Potassium-Competitive Acid Blockers Into Clinical Practice: Expert Review Gastroenterology, 2024; 167, 1228-1238.
-
Shang H, Mao H, Wang J, Tian X, Zheng K, Wang J. Optimizing acid-related disease management: insights into potassium-competitive acid blockers and proton pump inhibitors. Eur J Clin Pharmacol. 2025 Dec;81(12):1773-1786. doi: 10.1007/s00228-025-03912-9. Epub 2025 Oct 7. PMID: 41057541; PMCID: PMC12680879.
-
Hossa, K.; Małecka-Wojciesko, E. Advances in Gastroesophageal Reflux Disease Management: Exploring the Role of Potassium-Competitive Acid Blockers and Novel Therapies. Pharmaceuticals 2025, 18, 699. https://doi.org/10.3390/ph18050699.
-
Simadibrata DM, Syam AF, Lee YY. A comparison of efficacy and safety of potassium-competitive acid blocker and proton pump inhibitor in gastric acid-related diseases: A systematic review and meta-analysis. J Gastroenterol Hepatol. 2022 Dec;37(12):2217-2228. doi: 10.1111/jgh.16017. Epub 2022 Oct 26. PMID: 36181401; PMCID: PMC10092067.