I. ĐẠI CƯƠNG:
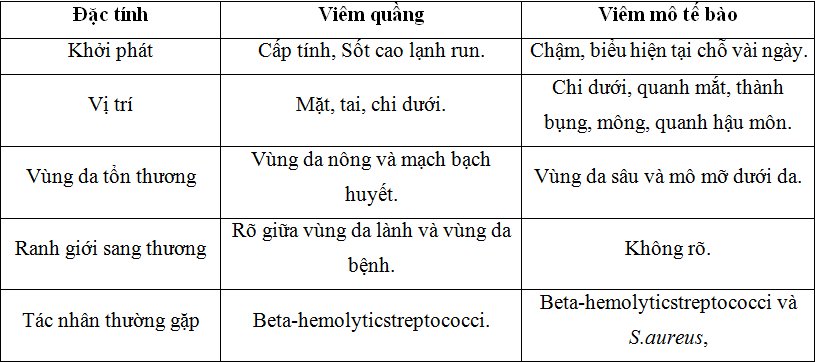
- Viêm quầng (erysipelas) và viêm mô tế bào (cellulitis) là tình trạng nhiễm trùng da do vi khuẩn xâm nhập qua da. Viêm mô tê bào thường gặp ở người trung niên và người già. Viêm quầng xảy ra ở trẻ em và thanh niên.
- Tác nhân thường gặp là Beta-hemolyticstreptococci, Staphylococcusaureus. Một số tác nhân khác có thể gặp như vi khuẩn Gram âm (Hemophilus.influenza, Neisseria meningococcus, Pseudomonas aeruginosa), yếm khí (Clostridiumspecies) hay liên quan thú nuôi cắn (Pasteurella multocida và Capnocytophaga canimorsus), tiếp xúc nguồn nước nhiễm khuẩn (Aeromonas hydrophila và Vibrio vulnificus).
II. LÂM SÀNG
- Biểu hiện tại chỗ: da đỏ, phù nề và nóng. Lỗ chân lông sung huyết, tiết dịch vàng, có thể có bóng nước, mảng bầm xuất huyết, hoại thư… Viêm đỏ mạch bạch huyết, hạch vùng sưng to.
- Toàn thân: vẻ mặt nhiễm trùng nhiễm độc, hoặc biểu hiện hội chứng đáp ứng viêm toàn thân.
- Yếu tố thuận lợi:
- Tổn thương da do côn trùng cắn, trầy xướt, vết thương xuyên thấu, tiêm chích.
- Viêm da như chàm, hay xạ trị.
- Nhiễm trùng da sẵn có chốc lỡ hay viêm kẽ, thuỷ đậu, phù do suy tĩnh mạch.
III. XÉT NGHIỆM:
- CTM, CRP hay Procalcitonin.
- Xquang: khi cần chẩn đoán phân biệt với viêm xương tuỷ.
- Siêu âm mô mềm.
- Soi, cấy bệnh phẩm: máu, dịch chọc hút sang thương hay sinh thiết mô sang thương.
- Các xét nghiệm chẩn đoán bệnh nền nếu có.
IV. CHẨN ĐOÁN:
IV.1. Chẩn đoán:
- Chủ yếu biểu hiện lâm sàng.
- Kết quả cấy bệnh phẩm giúp xác định tác nhân.
IV.2. Chẩn đoán phân biệt:
- Nếu hồng ban lan nhanh kết hợp với nhiễm độc hệ thống: viêm cân cơ hoại tử, sốc độc tố, hoại thư sinh hơi.
- Viêm mô tế bào: áp-xe da, hồng ban di chuyển, Herpes zoster, viêm khớp mủ, viêm xương tủy.
- Các chẩn đoán phân biệt khác: viêm da tiếp xúc, bệnh Gút, phản ứng thuốc, viêm mạch máu, côn trùng cắn.
V. ĐIỀU TRỊ
V.1. Hỗ trợ:
- Nâng cao vùng tổn thương giúp dẫn lưu dịch và giảm phù nề.
- Chăm sóc da tránh để khô.
- Điều trị bệnh nền.
V.2. Kháng sinh:
V.2.1. Viêm mô tế bào:
- Nguyên tắc lựa chọn thuốc theo kinh nghiệm:
- Lựa chọn thuốc uống hay tĩnh mạch tuỳ thuộc vào dấu hiệu nhiễm trùng nhiễm độc nặng, diễn tiến lan nhanh của sang thương hoặc có bệnh nền như đái tháo đường.
- Tính chất sang thương có tụ mủ hay không (viêm mô tế bào thứ phát sau áp xe, hay sinh mủ thứ phát sau viêm mô tế bào) có khả năng là do tụ cầu hơn là liên cầu (Infectious Disease Society of America Guideline, 2014)
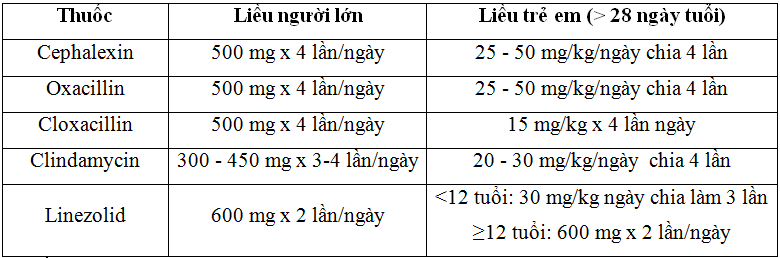
- Thuốc kháng sinh uống có thể chọn lựa các loại sau:
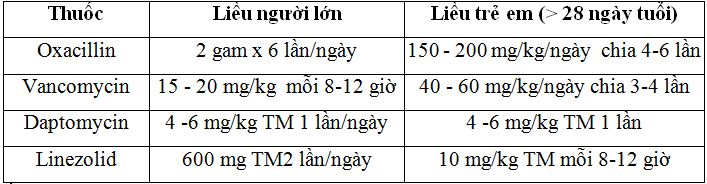
- Kháng sinh đường tĩnh mạch:
Lưu ý:
-
Nếu bệnh nhân không đáp ứng với kháng sinh ban đầu, bệnh nhân có dấu hiệu nhiễm trùng toàn thân, hay nhiễm trùng tái diễn trên cơ địa đã nhiễm trùng trước đó hay đã nhiễm khuẩn MRSA trước đó thì nên dùng kháng sinh điều trị MRSA như Vancomycin, Daptomycin hay Linezolid.
-
Thời gian điều trị 7-10 ngày hoặc kéo dài hơn nếu bệnh nặng.
- Nếu có tụ mủ nên rạch da và dẫn lưu mủ.
V.2.3. Viêm mô tế bào liên quan thú nuôi cắn:
Chọn lựa kháng sinh như sau.
- Một trong các thuốc sau:
- Phối hợp với
Nếu tổn thương sâu hay nặng nên dùng thuốc dạng tĩnh mạch.
V.2.4. Viêm mô tế bào liên quan đến tiếp xúc nguồn nước:
- Cephalexin uống hay Cefazolin TM hay Clindamycin (nếu di ứng với Penicillin).
- Phối hợp với Levofloxacin.
- Và phối hợp một trong các thuốc sau:
- Metronidazol nếu tiếp xúc nguồn nước thải hay vết thương lây nhiễm với đất cát (không cần thiết nếu đã dùng Clindamycin)
- Doxycyclin nếu tiếp xúc nước biển (điều trị cả Vibrio spp.)
VI . THEO DÕI ĐIỀU TRỊ:
Bệnh thường cải thiện sau 24-48 giờ. Nếu sang thương tiếp tục tăng thêm hay biểu hiện toàn thân nặng hơn thì cần phải xem xét chẩn đoán, đánh giá bệnh nền sẵn có như đái tháo đường, lupus ban đỏ, … hoặc vi khuẩn kháng thuốc.
VII. TÀI LIỆU THAM KHẢO:
- Viêm mô tế bào. Hướng dẫn sử dụng kháng sinh 2015. Bộ Y tế. Nhà xuất bản Y học.
- Cellulitis and erysipelas. Larry M Baddour. www.uptodate.com ©2015 UpToDate.
- Skin and Soft tissue infection, Molly F. Sarikonda, Infectious Disease Subspecialty Consult, The Washington Manual Series 2013. p.185-210.
- Practice Guidelines for the Diagnosis and Management of Skin and Soft Tissue Infections: 2014 Update by the Infectious Diseases Society of America. Clinical Infectious Diseases; 2014;:1 -43