1. PHẢN ỨNG CÓ HẠI CỦA THUỐC (ADR):
A. Tổng kết công tác báo cáo ADR:
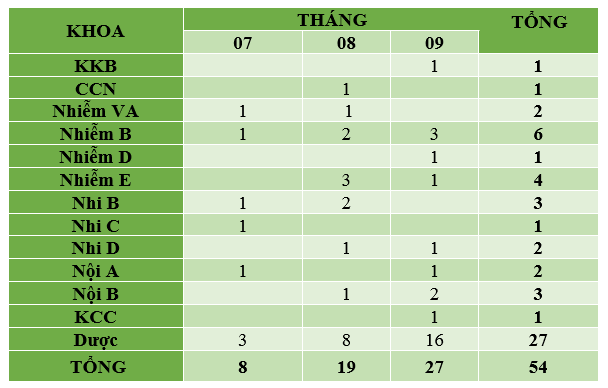
Quý 3-2019 ghi nhận có 54 báo cáo ADR xảy ra ở 13 khoa (theo bảng). Các khoa tích cực báo cáo: Dược (27 ca), Nhiễm B (6 ca), Nhiễm E (4 ca). Tất cả đều được xử trí kịp thời. So với Quý 2-2019 (22 báo cáo), số lượng báo cáo ADR Quý 3-2019 tăng đáng kể, do các dược sĩ NTBV tăng cường rà soát và báo cáo ADR; đề nghị các khoa lâm sàng đẩy mạnh giám sát, theo dõi, xử trí và báo cáo tác dụng phụ không mong muốn bằng công cụ tích hợp trên phần mềm Ehospital.
B. Phản hồi các khoa lâm sàng về chất lượng thuốc:
không có
2. THÔNG TIN THUỐC, CẢNH GIÁC DƯỢC:
Xin xem phần Thông tin thuốc
3. KHUYẾN CÁO DƯỢC LÂM SÀNG QUÝ 3-2019
3.1. Tổng kết công tác giám sát và can thiệp dược lâm sàng:
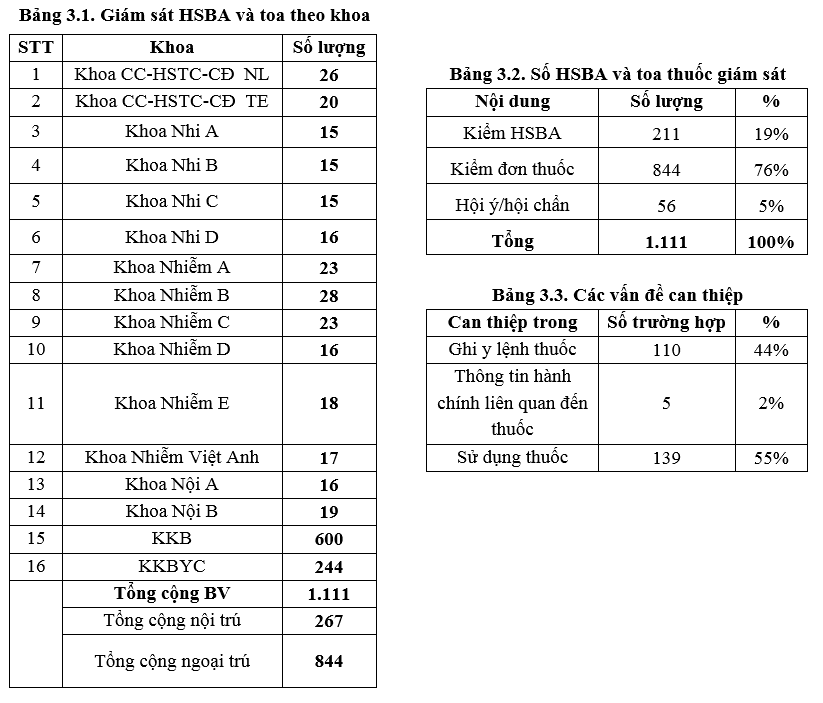
Công tác giám sát được thực hiện trên 267 HSBA nội trú và 844 toa thuốc ngoại trú (giảm so với Quý 2 là 1.207 toa thuốc). Ngoài ra, đơn vị dược lâm sàng cũng thực hiện 96 trường hợp hội ý/hội chẩn với các khoa lâm sàng trong quá trình điều trị (40 trường hợp qua điện thoại và ghi nhận sổ) tăng so với Quý 2/2019. Chủ yếu là hội chẩn về liều kháng sinh (đặc biệt là TDM Vancomycin 46/96 trường hợp), phối hợp kháng sinh và tư vấn về nguy cơ tác dụng bất lợi của thuốc: giảm tiểu cầu, nước tiểu xanh,.... TDM Aminoglycosid, tiến hành hội chẩn 1 ca Gentamycin, 2 ca Amikacin.
Bên cạnh đó, đơn vị dược lâm sàng thực hiện 251 can thiệp trong lúc giám sát 1.111 hồ sơ/đơn thuốc của bác sỹ (khoảng 23% > 19% của Quý 2/2019). Trong 251 can thiệp, có 239 (95%) trường hợp được thực hiện kịp thời chủ yếu là các can thiệp chỉnh liều và thông tin thuốc (tăng nhẹ so với quý 2-2019 (91). Trong quý 3/2019, sự thống nhất ý kiến giữa dược lâm sàng và bác sĩ điều trị vẫn duy trì 100%.
3.2. Kết quả tiêu chí giám sát hồ sơ bệnh án, đơn thuốc và can thiệp DLS:
Toàn bệnh viện đạt 13 tiêu chí về sử dụng thuốc từ 89% trở lên (có giảm so với Quý 2/2019 là 93%). Vì quý này một số khoa còn ghi y lệnh chưa đúng, thiếu ký tên khi sửa y lệnh, không đánh ngày sử dụng các thuốc theo quy định, cách ghi toa thuốc gây nghiện hướng thần đôi khi còn chưa đúng.
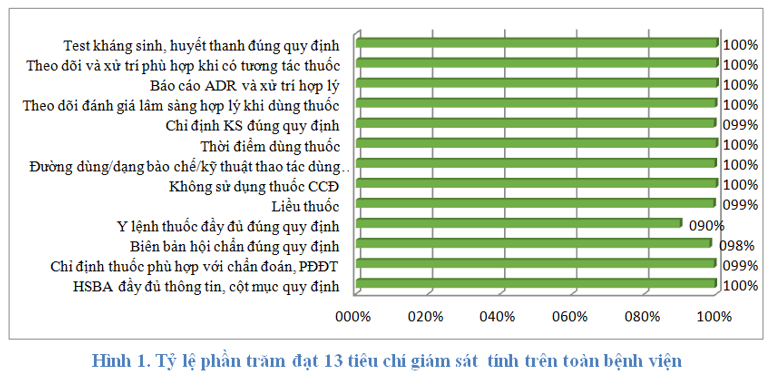
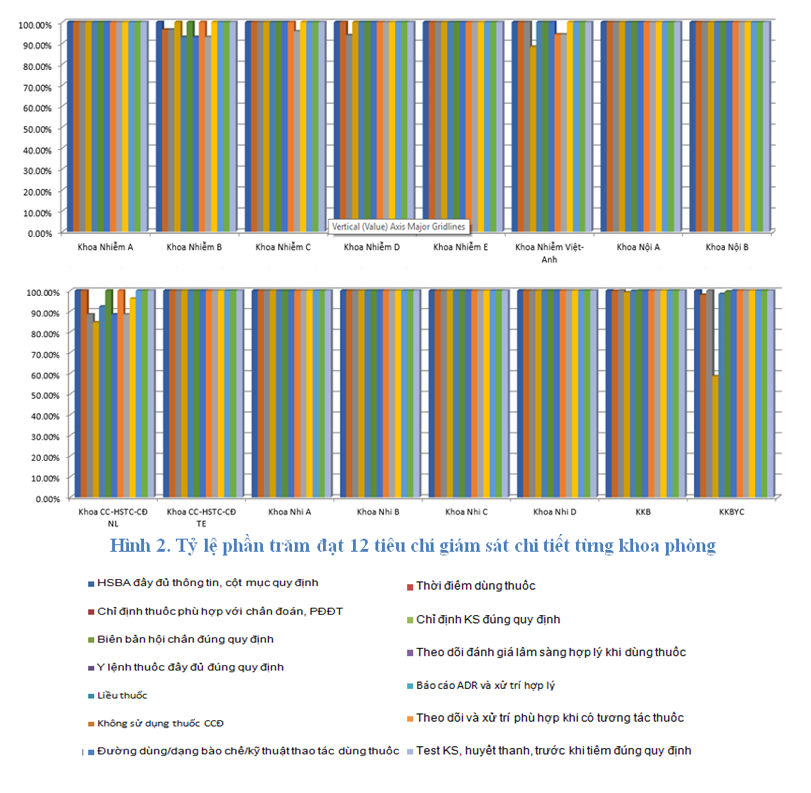
Các khoa cần tăng cường thực hiện các quy định khi kê toa thuốc nội trú và ngoại trú; kiểm lại toa thuốc để tránh nhầm lẫn khi đánh máy; tuân thủ phác đồ điều trị và hướng dẫn sử dụng kháng tại bệnh viện.
3.3. Khuyến cáo dược lâm sàng
3.3.1 Thực hiện Hướng dẫn sử dụng kháng sinh mới và làm Phiếu yêu cầu Kháng sinh hạn chế bằng hệ thống FPT. Lưu ý các vấn đề sau:
-
Phân tầng đúng nhóm nguy cơ, lưu ý khai thác kỹ tiền sử và các yếu tố nguy cơ của bệnh nhân để lựa chọn kháng sinh hợp lý. Lưu ý ghi phân tầng nhóm nguy cơ vào HSBA. Ghi rõ lý do ngưng kháng sinh
-
Ghi các thông tin cận lâm sàng, chẩn đoán hình ảnh cần cho việc duyệt kháng sinh (Công thức máu, SCr,…)
3.3.2 BSTK kiểm tra lại khi duyệt tránh tình trạng trả phiếu bổ sung thông tin, tốn thời gian.
- Đính kèm kết quả kháng sinh đồ vào Phiếu yêu cầu KSHC để Ban QLSDKS duyệt và rà soát vấn đề lên thang, xuống thang hoặc thay đổi kháng sinh.
3.3.3 Quy trình duyệt kháng sinh:
-
BS gọi cho các bác sĩ nếu không đồng ý Phiếu yêu cầu kháng sinh, trao đổi và thống nhất ý kiến, báo lại bộ phận phát thuốc (nếu cần thuốc gấp).
-
DLS gọi báo các trường hợp trả phiếu, có vấn đề khi duyệt.
3.3.4 Lưu ý cần hoàn thiện Biên bản Hội chẩn sử dụng thuốc kháng sinh hạn chế. TDM lấy máu đo nồng độ Vancomycin đúng y lệnh, ghi rõ ràng thời điểm lấy máu tránh nhầm lẫn, nên ghi thêm ý "lấy máu trước khi truyền thuốc liều tiếp theo".
3.3.5 Chú ý biệt dược có cùng hoạt chất khi kê đơn để tránh trùng lặp hoạt chất (các chế phẩm chứa nhiều vitamin: Ironic ( Sắt + Vit B9 + Vit B12) và 3B Meditab (Vit B1 + B6 + B12), URSACHOL (Ursodeoxycholic acid 250mg) và CATOLIS (Ursodeoxycholic acid 150mg) (KKBYC).
3.3.6 Khuyến cáo kê đơn Domperidone không quá 7 ngày.
3.3.7 Liều Montelukast cho bệnh nhi 27 tháng tuổi chưa phù hợp => Khuyến cáo của NSX: trẻ em từ 2-5 tuổi 4mg/ngày; do đó nên dùng chế phẩm Montelukast 4mg (Hiskast) thay vì có hàm lượng 5mg (PMS- Montelukast).
3.3.8 Theo DTQG 2015 liều Fexofanadin cho trẻ từ 2-11 tuổi là 30 mg x 2 lần/ngày. Do đó, trẻ 6 tuổi không khuyến cáo sử dụng chế phẩm Fexofenadin fast 180mg với liều 180 mg/ngày.
3.3.9 Khuyến cáo liều trong chẩn đoán và điều trị H.P: Clarithromycin 500mg x 2 lần + amox 1000mg x 2 lần/ngày, Esomeprazol 20mg x 2 lần/ngày
3.3. 10 Silymarin complex CCĐ cho PNCT do đây là chế phẩm có nhiều hoạt chất phối hợp thêm (nhân trần, ngũ vị tử,...) Khuyến cáo sử dụng chế phẩm đơn hoạt chất chỉ có Silymarin (VD: Livosil, Silygamma, Doglitazon, Fynkhepar)
3.3. 11 Tương tác thuốc:
-
Trong Quý 3, có 1.055 cảnh báo nguy cơ tương tác thuốc được can thiệp (DS: 1.024TH; BS: 31TH), chủ yếu là tư vấn và hướng dẫn bệnh nhân.
-
Lưu ý nguy cơ tương tác thuốc mức độ 5 giữa Efavirenz và Itraconazol xuất hiện khá thường, 04 ca trong Quý 3 và cân nhắc thực hiện theo xử trí được khuyến cáo, đặc biệt những tương tác chống chỉ định phối hợp với nhau như Efavirenz gây cảm ứng mạnh isoenzymes CYP450 làm giảm nồng độ velpatasvir, do đó nên đổi thuốc điều trị viêm gan C khác).
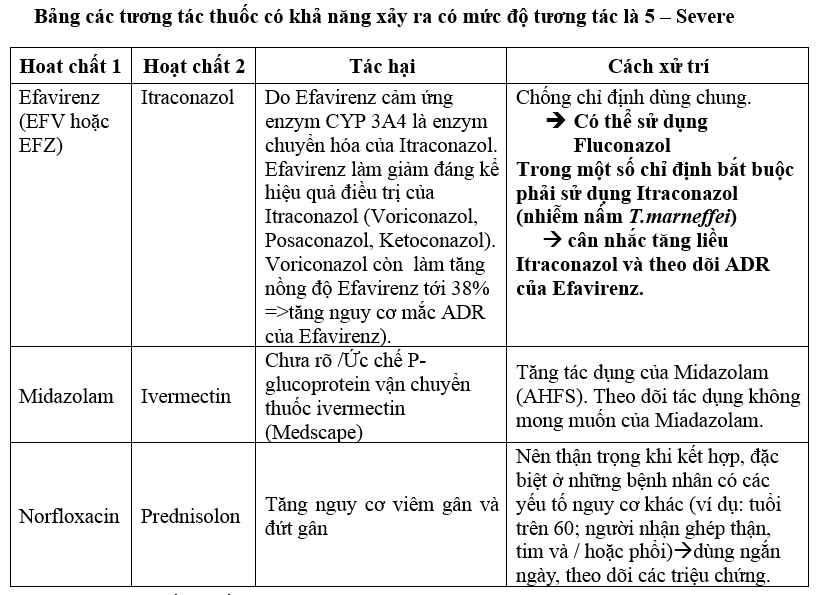
3.3. 12 Pha và truyền thuốc:
-
Chế phẩm Atimezon 40mg (Omeprazol): tiêm tĩnh mạch chậm sau khi pha loãng 10ml dung môi trong 2,5 phút và tốc độ không quá 4 ml/phút. KHUYẾN CÁO KHÔNG TRUYỀN TĨNH MẠCH LIÊN TỤC chỉ truyền trong vòng 4 tiếng.
-
Trong dự phòng loét do stress, PPIs Pantoprazol 40mg khuyến cáo dùng 1 lần/ngày.
-
Imdur 60mg là dạng chế phẩm viên phóng thích kéo dài do đó KHÔNG DÙNG QUA ỐNG THÔNG DẠ DÀY vì sẽ làm mất hiệu ứng tác dụng kéo dài của thuốc. Vậy, khuyến cáo nếu bắt buộc sử dụng thì cân nhắc đổi dạng chế phẩm phóng thích tức.
-
Khuyến cáo để tối ưu hoá tác dụng Imipenem cần truyền chậm từ 2-3 giờ -> tương ứng tốc độ truyền là XV-XX giọt/phút (100ml).
3.3. 13 Khuyến cáo của Hội đồng thuốc và điều trị
- Tư vấn thông tin thuốc cho bệnh nhân: đối với các thuốc có thông tin không thống nhất giữa Tờ Hướng dẫn sử dụng và các phác đồ/hướng dẫn điều trị/y văn về đối tượng sử dụng như: độ tuổi (là chủ yếu) và các đối tượng đặc biệt khác như phụ nữ có thai, cho con bú, suy gan suy thận. Để tránh việc thắc mắc, lo lắng của bệnh nhân, đề nghị:
BS phải tham khảo Thông tin cảnh báo dược trên hệ thống kê đơn thuốc của bệnh viện để nắm điểm khác biệt.
Thực hiện theo khuyến cáo và tư vấn cho bệnh nhân.
Chỉ kê đơn khi bệnh nhân hiểu và đồng ý sử dụng.
-
Đối với các bệnh nhân ổn định, bác sĩ có thể kê đơn đến 12h trưa hôm sau.
-
Việc thực hiện yêu cầu – duyệt – cấp phát kháng sinh hạn chế cần thực hiện nghiêm túc. Trong giờ trực, các bác sĩ trực có nhiệm vụ làm phiếu yêu cầu khi cho thuốc kháng sinh hạn chế, duyệt cấp trưởng phiên/trưởng tua (ký vào bảng giấy) và lưu vào hồ sơ.
4. CHUYÊN ĐỀ: AN TOÀN TRONG SỬ DỤNG NHÓM THUỐC GIẢM ĐAU OPIOID – THUỐC HƯỚNG THẦN
4.1. THUỐC GIẢM ĐAU OPIOID [2,3,4]
Opioid để chỉ chung các chất thiên nhiên hoặc tổng hợp có tác dụng giống morphin. Opiat để chỉ morphin và các dẫn xuất thiên nhiên của cây thuốc phiện. Opioid tác dụng thông qua kênh ion và điều chỉnh phân phối Ca2+ nội bào: Giảm phóng thích chất dẫn truyền thần kinh do đóng kênh Ca2+ ở tận cùng thần kinh tiền synáp; Tăng phân cực nên ức chế noron hậu synáp, mở kênh K+.
Có 3 loại receptor opioid: receptor μ, receptor K và receptor ϭ được tìm thấy ở nhiều vị trí trên não và ở những mô khác trong cơ thể, tất cả thuốc đều có receptor gắn với G-protein.
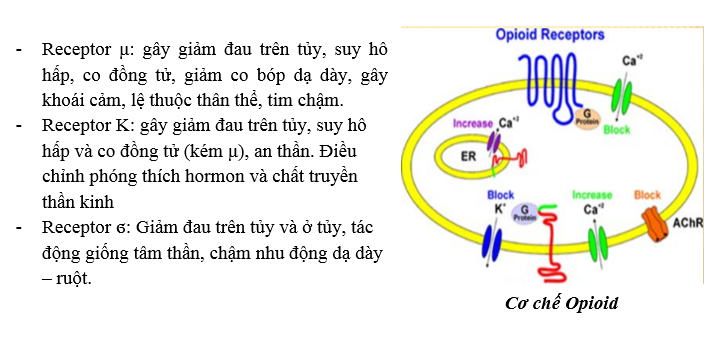

4.1.1. Ứng dụng trong lâm sàng
Các thuốc dạng opi thường được dùng điều trị các chứng đau từ mức vừa đến mức nặng, đặc biệt đau do nguồn gốc nội tạng hoặc do chấn thương và là thuốc giảm đau chính trong hồi sức do rẻ, hiệu quả cao.
Đường dùng phụ thuộc vào nhu cầu từng bệnh nhân, cần tối ưu hóa đường sử dụng của opioid, đường uống thông dụng nhất nhưng không đủ hiệu lực với loại đau nặng (ung thư tiến triển…) và phải dùng thường xuyên (morphin 2-3 giờ uống 1 lần) vì vậy phải thay bằng morphin phóng thích chậm hoặc dùng opioid tác dụng dài như methadon. Chế độ liều ATC (around-the-clock: chế độ liều chia đều trong ngày), dạng IR và ER phù hợp cơn đau thất thường và liên tục.
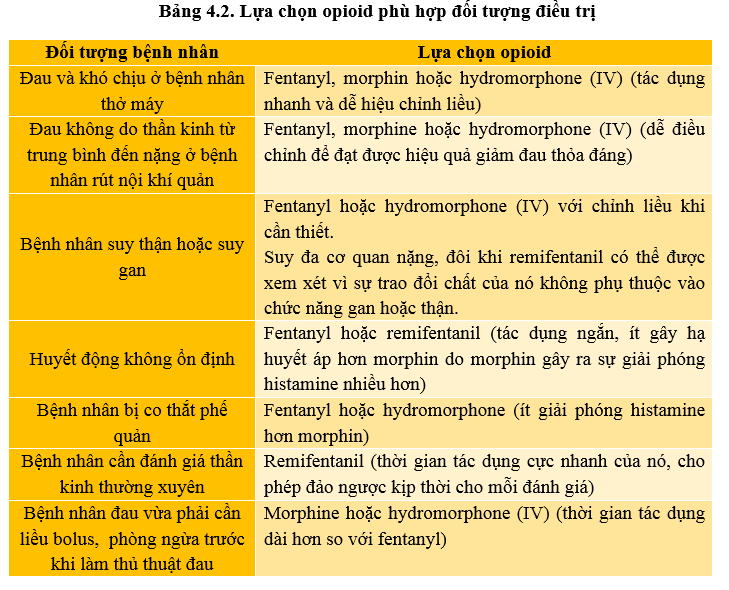
Phần lớn bệnh nhân ở ICU bao gồm cả bệnh nhân thở máy thì Opioid IV là lựa chọn đầu tay cho đau không do nguồn gốc thần kinh. Lựa chọn một opioid IV phụ thuộc vào thời gian khởi phát mong muốn và thời gian tác dụng giảm đau, cũng như tác dụng phụ tiềm ẩn của thuốc.
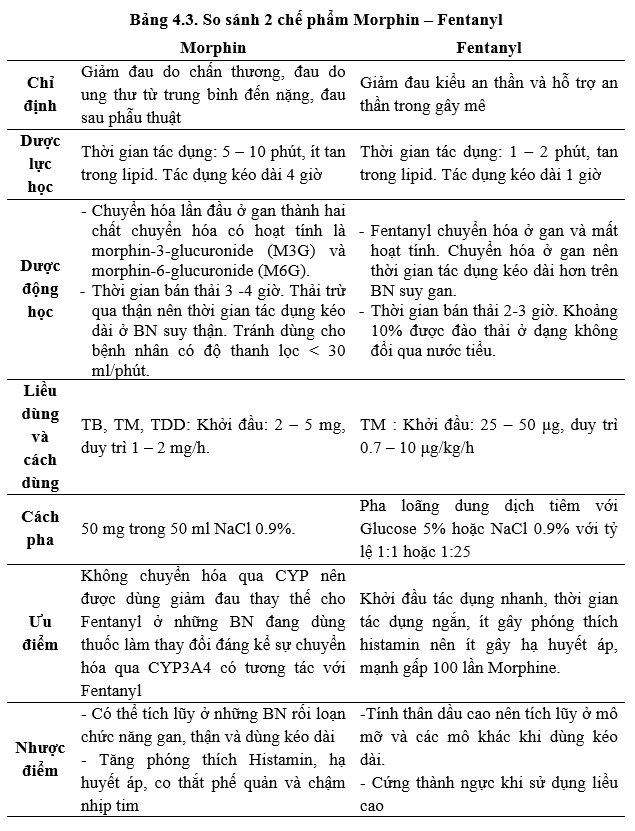
4.1.2. Các thuốc hiện có tại khoa dược
Các opioid hiện có tại Khoa Dược là Dung dịch tiêm Morphin 10mg/ml và Dung dịch tiêm Fentanyl 50 μg/ml

4.2. THUỐC HƯỚNG THẦN [1,2,3,4]
Thuốc hướng thần là các loại thuốc chữa bệnh có chứa dược chất được quy định trong danh mục dược chất hướng thần do Bộ Y tế ban hành. Theo đó thuốc hướng thần là thuốc có chứa dược chất gây kích thích hoặc ức chế thần kinh, nếu sử dụng nhiều lần có thể dẫn tới tình trạng lệ thuộc thuốc đối với người sử dụng. Trong danh mục này gồm 70 hoạt chất, hầu hết các dược chất thuộc 2 nhóm thuốc:
-
Benzodiazepin (BZD): alprazolam, bromazepam, diazepam, midazolam, nitrazepam….
-
Barbiturat: butabital, pentobarbital, phenobarbital, secbutabarbital….
Cơ chế tác động chính là: Nhóm BZD và barbiturate cùng gắn trên thụ thể GABAα ở vị trí khác nhau, làm mở kênh clor dễ dàng. Nhưng nhóm BZD làm tăng tần suất mở kênh clor trong khi nhóm barbiturate làm tăng thời gian mở kênh. Do đó làm tăng phân cực màng gây ức chế thần kinh.
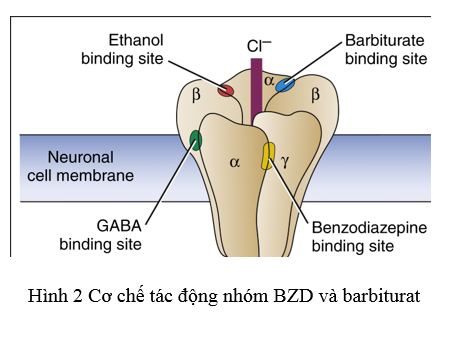
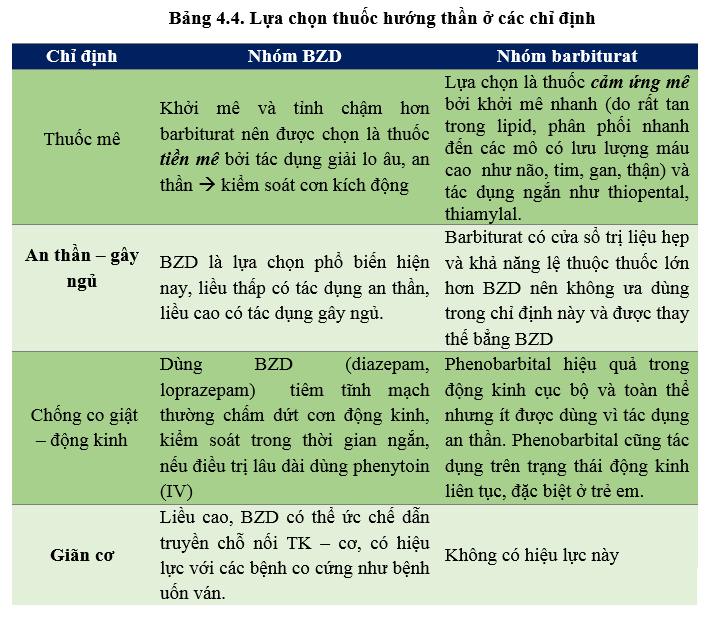
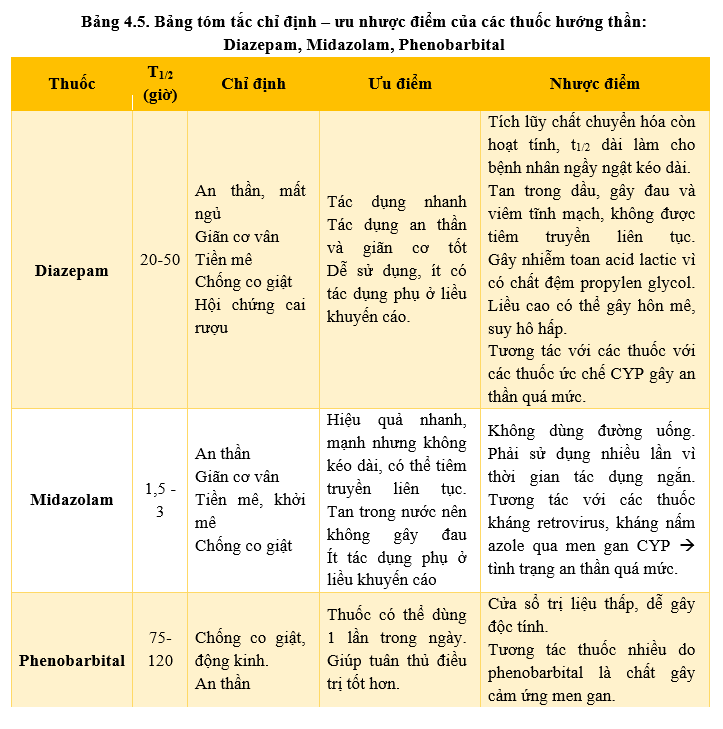
Hiện tại tại Bệnh viện Bệnh Nhiệt Đới có 3 dược chất đang sử dụng nằm trong danh mục gồm BZD (diazepam, midazolam) và barbiturat (phenobarbital). Hai nhóm thuốc BZD và barbiturat được sử dụng cho các chỉ định: giảm đau, an thần – gây ngủ, giải lo âu, tiền mê, gây mê và chống co giật. Trong các chỉ định, mỗi hoạt chất – mỗi nhóm thuốc sẽ được lựa chọn tùy thuộc những ưu điểm của thuốc.
Tài liệu tham khảo:
1. Thông tư 20/2017/TT-BYT Hướng dẫn về thuốc và nguyên liệu làm thuốc phải kiểm soát đặc biệt.
2. Dược lực học – Th.S DS Trần Thị Thu Hằng
3. Dược thư Quốc gia – năm 2015
4. Uptodate.com